抗菌肽
由于细菌耐药性和新出现的传染病成为人类的潜在威胁,核糖体合成的抗菌肽已成为抗生素研究的一个有前途的重点领域。抗菌肽分为非核糖体合成肽或核糖体合成肽 (RAMPs)。非核糖体合成的肽存在于细菌和真菌中。与核糖体支持的合成相反,这些抗微生物肽由肽合成酶组成。短杆菌肽、杆菌肽、多粘菌素 B 和万古霉素是非核糖体合成抗菌肽的实例。这些抗生素被证明是有效的研究工具,但与RAMP相比,由于新出现的细菌耐药性,它们对于新应用是不利的,例如耐万古霉素金黄色葡萄球菌和肠球菌。
RAMP源自多种多样的物种,从原核生物到人类。抗菌肽包括宿主对每日暴露于数百万潜在病原体的天然防御。这些肽也可能具有抗病毒、抗寄生虫和抗肿瘤活性。文献中描述了超过500个RAMP。其独特的抗生素谱由氨基酸序列和结构构象决定。RAMP是由12-50个氨基酸组成的基因编码肽,具有非常少的遗传重叠。RAMP之间缺乏序列同源性表明物种环境中形式和功能的进化优化。RAMP通常是阳离子肽,其中至少一半的氨基酸残基具有疏水性,并且具有较少数量的中性或带负电荷的残基。它们的两亲性结构具有相反的疏水性和亲脂性,有助于细菌细胞壁的扰动。
RAMP的作用机制涉及肽与细菌细胞表面的结合、肽的构象变化、多肽单体的聚集以及通过细菌细胞壁的孔形成。RAMP与带负电的革兰氏阴性细菌外细胞壁中的脂多糖或革兰氏阳性细菌外细胞壁的酸性多糖结合。结合后,通过瞬时孔形成发生双层膜的透化。透化导致细胞成分泄漏和细胞死亡。虽然确切的机制尚不清楚,但有几种透化模型。三种透化模型被称为桶形、三角形和地毯。图 1描述了RAMP对细菌细胞壁的扰动。

图 1.抗菌肽通过地毯模型作用模式扰乱细菌细胞壁。
RAMP是临床抗菌药物使用的理想候选药物,因为它们:
1)对抗生素抗性分离株具有活性
2)不选择耐药突变体,并且具有有限的天然细菌抗性
3)与常规抗生素有协同作用,特别是对抗耐药突变体
4)在动物模型中被证明可以杀死细菌
5)快速杀死细菌
6)提供有益的、补充的活动,例如脓毒症抑制
虽然 RAMP 是理想的临床候选药物,但其多样的结构变异使得很难预测体内 RAMP 活性;因此,设计功能性合成模拟物是具有挑战性的。肽序列或构象的微小改变可导致体内主要的抗菌和细胞毒性水平的差异。对一系列细菌生物体的最佳体外抑制浓度(MIC)为18 μg/mL。然而,从体外 MIC预测理想的体内 MIC是具有挑战性的。为了获得MIC、特异性、稳定性和毒性信息,已经使用来自RAMP相关的生物信息学数据库的数据设计了新的合成抗微生物肽(表1)。生产成本、蛋白酶敏感性和广泛使用的潜在耐药性是 RAMP 应用从研究到临床环境转变过程中的另一个问题。
细菌素
细菌素是革兰氏阳性菌和革兰氏阴性菌分泌的非致病性、抗微生物肽或蛋白质。细菌素阻止类似细菌菌株的生长,但通过基于转录后修饰和/或特异性免疫机制选择性杀死来避免损害宿主细菌。与常规抗生素的广谱活性谱不同,细菌素的活性谱较窄。此外,细菌素在信号、毒力和孢子形成的调节中发挥作用。
乳酸链球菌素(货号: N5764)被归类为 I 类,A 型羊毛硫抗生素。它由革兰氏阳性、乳酸发酵菌产生,含有几种非典型的修饰氨基酸:硫醚桥联的羊毛硫氨酸、甲基羊毛硫氨酸、二脱氢丙氨酸和二脱氢氨基丁酸。I类A型羊毛硫抗生素是伸长的肽,其表现出一系列活性,包括细菌双层中的孔形成,而I类B型羊毛硫抗生素较小,球状带负电或抑制特定酶的中性肽。I类B型羊毛硫抗生素包括肉桂霉素(货号 C5241)和耐久霉素 (货号 D3168)。非羊毛硫抗生素细菌素的一个有趣的亚组是 IIa 类儿茶素样肽。非羊毛硫抗生素(货号 P0098)针对单核细胞增生李斯特菌等对致病菌的活性进行了研究。
尽管细菌素的基因序列并不保守,但细菌素基因通常位于有助于其生产的基因附近,例如转运蛋白基因。BAGEL是由荷兰格罗宁根大学的分子遗传学部门开发和维护的一种细菌素基因组定位工具。该软件可用于学术和商业用途,请访问:http://bioinformatics.biol.rug.nl/websoftware/bagel/bagel_start.php。
许多细菌素正在研究其在食品保鲜中的应用。这种方法降低了对潜在致癌性杀虫剂和降低食品营养特性的热处理的要求。
细菌素可以作为受抗性菌株影响的常规抗生素的替代品。Millette, M.等人最近证明产生乳酸链球菌素和儿茶素的细菌减少了耐万古霉素的肠球菌在体内的定植。
昆虫RAMP
天蚕素是昆虫分泌的一种 RAMP,对革兰氏阴性菌有活性。天蚕素A(货号 C6830)是从蚕蛾 (刻克罗普斯蚕蛾)血淋巴中提取的,但在猪肠道中也已鉴定出。抗菌肽通常是昆虫毒液的成分,例如蜂毒中的蜂毒肽(货号 M2272)。有人提出,在原始昆虫物种中,RAMP取代免疫系统过程,例如细胞因子释放,其表征高等生物中的杀菌反应。果蝇 合成不同的抗菌肽,以应对各种感染生物。Kallio, J. 等人发现在果蝇RNAi靶向几种免疫应答基因在果蝇中引起改变的抗菌肽合成,并确定了JNK信号通路参与RAMP的产生。
哺乳动物RAMP
尽管细菌素、昆虫和哺乳动物RAMP的杀菌活性相似,但哺乳动物RAMP在宿主物种的免疫应答中也起着调节分子的作用。
防御素是一组阳离子哺乳动物RAMP,常见于皮肤,耳,上皮,舌,肺和经常暴露于环境病原体的其他表面。吞噬细胞和上皮细胞、淋巴细胞和角质形成细胞产生防御素。图 2是使用 Prestige Antibodies® Anti-DEFA5 抗体在兔子中产生的防御素-5在呼吸道上皮细胞内的免疫组织化学染色(货号 HPA015775)。防御素组成型表达并储存在没有外部刺激的颗粒中。然而,促炎细胞因子、外源性细菌或 LPS 处理可诱导表达水平升高。
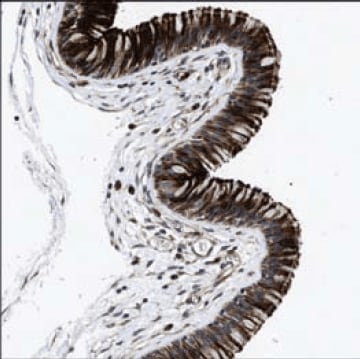
图 2.人鼻咽部的免疫组织化学染色使用Prestige Antibodies® Anti-DEFA5(货号HPA015775)显示呼吸道上皮细胞的细胞质和膜阳性。
产品列表
参考文献
如要继续阅读,请登录或创建帐户。
暂无帐户?